ΝΕΟΠΛΑΣΙΕΣ (ΟΓΚΟΙ) ΤΟΥ ΕΠΙΠΕΦΥΚΟΤΑ
Τι είναι ο επιπεφυκότας;
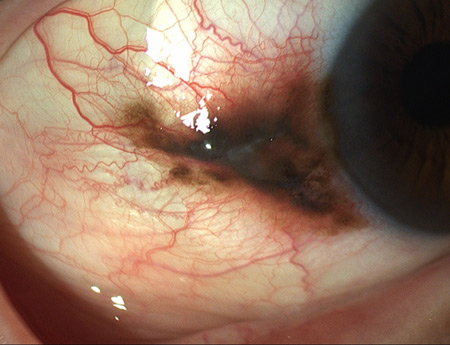
Ο βλεννογόνος υμένας που επενδύει την εσωτερική επιφάνεια των βλεφάρων και την εξωτερική επιφάνεια του ματιού (εκτός από την περιοχή μπροστά από την ίριδα), ονομάζεται επιπεφυκότας. Ο επιπεφυκότας είναι ένας πολύ λεπτός και διάφανος υμένας με πληθώρα αγγείων που, φυσιολογικά, φαίνονται ελάχιστα. Το λευκό χρώμα των ματιών, γύρω από την ίριδα, οφείλεται στον συμπαγή λευκό χιτώνα του ματιού που βρίσκεται ακριβώς κάτω από τον επιπεφυκότα και ονομάζεται σκληρός. Ο επιπεφυκότας και ο σκληρός ενώνονται με τον κερατοειδή, δηλαδή τον διαφανή χιτώνα που αποτελεί το κεντρικό πρόσθιο τμήμα του οφθαλμού, στο σκληροκερατοειδικό όριο. Αυτή η περιοχή του ματιού έχει μεγάλη κλινική σημασία για πολλούς λόγους, ένας από τους οποίους είναι ότι αποτελεί την πιο συχνή θέση εμφάνισης των νεοπλασιών του επιπεφυκότα.
Τι είναι οι νεοπλασίες του επιπεφυκότα;
Ως νεοπλασία χαρακτηρίζεται μια διαδικασία ανώμαλου πολλαπλασιασμού των κυττάρων που συχνά οδηγεί στη δημιουργία μιας μάζας ή ενός όγκου. Συνήθως, πριν τη νεοπλασία, τα κύτταρα περνούν από ένα ανώμαλο επίπεδο ανάπτυξης, όπως μεταπλασία ή δυσπλασία. Εντούτοις, η μεταπλασία ή η δυσπλασία, δεν οδηγούν πάντα σε νεοπλασία. Τα νεοπλάσματα μπορεί να είναι καλοήθη, προ-κακοήθη (καρκίνωμα in situ) ή κακοήθη (καρκινικά). Οι νεοπλασίες του επιπεφυκότα αποτελούν ένα μεγάλο φάσμα, από ήπιες καλοήθειες, όπως το θήλωμα του επιπεφυκότα, μέχρι επιθετικές κακοήθειες, όπως το μελάνωμα. Αυτές που είναι πολύ σημαντικό να διαγνωσθούν έγκαιρα και να αντιμετωπισθούν σωστά είναι οι νεοπλασίες του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας (Ocular Surface Squamous Neoplasia, OSSN) και οι μελανοκυτταρικές νεοπλασίες, όπως η πρωτοπαθής επίκτητη μελάνωση (Primary Acquired Melanosis, PAM) και το κακόηθες μελάνωμα.
Πως γίνεται η διάγνωση;
Επειδή πολλές από αυτές τις βλάβες έχουν τυπικά κλινικά χαρακτηριστικά, η διάγνωση είναι σχετικά εύκολη όταν η οφθαλμολογική εξέταση γίνεται από οφθαλμίατρο με εμπειρία σε αυτές τις παθήσεις. Στις περιπτώσεις μικρών και φαινομενικά καλοήθων βλαβών δεν χρειάζεται να πραγματοποιηθεί διαγνωστική βιοψία και συνήθως η ιστολογική επιβεβαίωση ακολουθεί την ολική αφαίρεση της βλάβης. Στις περιπτώσεις μεγαλύτερων βλαβών που δεν εμφανίζουν σημεία κακοήθειας, ή είναι πολύ εκτεταμένες ώστε να αφαιρεθούν ολικά ή, τέλος, δεν θεραπεύονται με εκτομή (όπως το λέμφωμα), μπορεί να γίνει διαγνωστική βιοψία τμήματος της βλάβης ώστε να υπάρχει ιστολογική διάγνωση πριν προχωρήσουμε σε πιο εκτεταμένη θεραπεία (incisional biopsy).
Στις περιπτώσεις όπου υπάρχει ισχυρή υποψία κακοήθειας που απαιτεί χειρουργική αφαίρεση (νεοπλασίες του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας και κακόηθες μελάνωμα), απαγορεύεται η διαγνωστική βιοψία τμήματος της βλάβης, γιατί μπορεί να οδηγήσει σε διασπορά των καρκινικών κυττάρων. Η διάγνωση, σε αυτήν την περίπτωση, γίνεται μετά από εκτεταμένη αφαίρεση της βλάβης (excisional biopsy) με μία ειδική τεχνική που περιγράφεται παρακάτω (no touch technique), η οποία μειώνει την πιθανότητα μερικούς αφαίρεσης της νεοπλασίας περιορίζοντας έτσι την πιθανότητα υποτροπής. Αν η βλάβη δεν αφαιρεθεί ολικά στο πρώτο χειρουργείο, δηλαδή ανιχνεύονται παθολογικά κύτταρα στα όρια της εκτομής, η πρόγνωση καθίσταται σημαντικά δυσμενέστερη.
Μια πολλά υποσχόμενη τεχνική που έχει προταθεί πρόσφατα για την έγκαιρη διάγνωση των νεοπλασιών του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας είναι η οπτική τομογραφία συνοχής υψηλής ευκρίνειας (OCT). Τέλος, στην περίπτωση διηθητικών νεοπλασιών, η χρήση υπερήχων υψηλής συχνότητας μπορεί να βοηθήσει στον καθορισμό της έκτασης της διήθησης πριν την χειρουργική επέμβαση.
Ποιά είναι η σωστή αντιμετώπιση;
Ανάλογα με την πιθανότερη διάγνωση και την έκταση της βλάβης, η αντιμετώπιση μπορεί να είναι: περιοδική παρακολούθηση, αφαίρεση, κρυοπηξία, τοπική χημειοθεραπεία ή ακτινοθεραπεία. Είναι σπάνιο στις μέρες μας να έχει επεκταθεί τόσο πολύ η βλάβη, ώστε να απαιτείται ολική αφαίρεση του βολβού με ή χωρίς καθαρισμό του οφθαλμικού κόγχου.
α) Περιοδική παρακολούθηση
Αυτή είναι συνήθως η αντιμετώπιση των περισσότερων ασυμπτωματικών καλοηθών βλαβών του επιπεφυκότα, όπως οι σπίλοι και τα δερμολιπώματα. Αφού φωτογραφηθεί η βλάβη στην πρώτη επίσκεψη, ο ασθενής παρακολουθείται κάθε 6 ως 12 μήνες προκειμένου να εντοπισθεί έγκαιρα οποιαδήποτε αλλαγή στη βλάβη, που την καθιστά ύποπτη, ή οποιαδήποτε αρνητική επίπτωσή της στους γειτονικούς υγιείς ιστούς.
β) Αφαίρεση
Βλάβες που είναι συμπτωματικές ή έχουν στοιχεία κακοήθειας προτιμάται να αφαιρούνται ολικά, αν το επιτρέπει η έκτασή τους. Τέτοιες βλάβες είναι οι νεοπλασίες του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας, η πρωτοπαθής επίκτητη μελάνωση και το κακόηθες μελάνωμα. Σε κάθε περίπτωση υπόνοιας κακοήθειας, πρέπει να χρησιμοποιείται για την αφαίρεση της βλάβης, μια ειδική τεχνική που ονομάζεται no touch technique. Κύρια χαρακτηριστικά της τεχνικής αυτής είναι τα μεγάλα όρια εκτομής, η αποφυγή τραυματισμού της βλάβης με τα χειρουργικά εργαλεία, η διατήρηση του πεδίου εκτομής στεγνού και η χρήση 100% αιθυλικής αλκοόλης και κρυοπηξίας, προκειμένου να αφαιρεθεί η βλάβη με υγιή όρια και χωρίς τη διασπορά καρκινικών κυττάρων στην οφθαλμική επιφάνεια. Μετά την αφαίρεση της βλάβης, ο επιπεφυκότας κλείνεται με απορροφήσιμα ράμματα και, σε περιπτώσεις μεγάλων εκτομών, χρησιμοποιείται αμνιακή μεμβράνη για να καλύψει το κενό που παραμένει. Μετά το χειρουργείο ο ασθενής μπορεί να γυρίσει στο σπίτι του με αντιβιοτικά και κορτιζονούχα κολλύρια για μερικές εβδομάδες, μέχρι την επούλωση του τραύματος. Πρέπει να σημειωθεί ότι, λόγω της τεχνικής δυσκολίας και των ιδιαίτερων χειρισμών που απαιτούνται σε αυτήν την επέμβαση, συνιστάται να πραγματοποιείται από οφθαλμίατρο εξειδικευμένο στη χειρουργική των νεοπλασιών του επιπεφυκότα.
γ) Κρυοπηξία
Η κρυοπηξία είναι μια θεραπευτική μέθοδος που χρησιμοποιεί πολύ χαμηλές θερμοκρασίες για να καταστρέψει παθολογικούς ιστούς και κύτταρα. Το ψύχος επιτυγχάνεται συνήθως με τη χρήση υγρού αζώτου που εφαρμόζεται στην πάσχουσα περιοχή με ειδικές κεφαλές. Με την κρυοπηξία, οι πολύ χαμηλές θερμοκρασίες προκαλούν τη δημιουργία μικροκρυστάλλων στα κύτταρα και στα αγγεία τους, με αποτέλεσμα την καταστροφή τους. Η κρυοπηξία αποτελεί την κύρια θεραπεία στην πρωτοπαθή επίκτητη μελάνωση, όταν οι βλάβες είναι αρκετά εκτεταμένες ή σε σημεία που είναι δύσκολο να αφαιρεθούν χειρουργικά. Συνήθως όμως η κρυοπηξία χρησιμοποιείται ως συμπληρωματική θεραπεία μετά τη χειρουργική αφαίρεση νεοπλασιών του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας ή κακοήθους μελανώματος, για να καταστραφούν τα εναπομείναντα καρκινικά κύτταρα και να μειωθεί, έτσι, η πιθανότητα υποτροπής της νόσου.
δ) Τοπική χημειοθεραπεία
Η τοπική χημειοθεραπεία χρησιμοποιείται συνήθως ως συμπληρωματική θεραπεία μετά τη χειρουργική αφαίρεση νεοπλασιών του πλακώδους επιθηλίου της οφθαλμικής επιφάνειας ή πρωτοπαθούς επίκτητης μελάνωσης, όταν τα όρια της εκτομής περιέχουν παθολογικά κύτταρα ή σε υποτροπή της νόσου. Σε κάποιες περιπτώσεις μπορεί να χρησιμοποιηθεί ως κύρια θεραπεία για τις παραπάνω παθήσεις, εναλλακτικά της κρυοπηξίας, όταν οι βλάβες βρίσκονται σε σημεία του επιπεφυκότα που είναι δύσκολο να αφαιρεθούν χειρουργικά. Συνήθως χρησιμοποιείται η μιτομυκίνη C και σπανιότερα η 5-φθοριοουρακίλη. Η θεραπεία αποτελείται από δύο ή τρείς κύκλους και κάθε κύκλος αποτελείται από 1-2 εβδομάδες θεραπείας (με ενστάλλαξη του φαρμάκου 4 φορές την ημέρα) που ακολουθείται από 1-2 εβδομάδες παύσης για να αναρρώσει η οφθαλμική επιφάνεια. Κατά τη διάρκεια της παύσης χρησιμοποιούνται κορτιζονούχα κολλύρια και τεχνητά δάκρυα, για να μειωθεί η φλεγμονή που προκλήθηκε από τη θεραπεία. Η φλεγμονή οφείλεται στην τοξικότητα αυτών των ουσιών που προκαλεί επιθηλιοπάθεια στον κερατοειδή και στον επιπεφυκότα. Μια άλλη πιθανή παρενέργεια, από τη χρήση αυτών των χημειοθεραπευτικών φαρμάκων στην οφθαλμική επιφάνεια, είναι η στένωση των δακρυικών πόρων που παροχετεύουν τα δάκρυα στη μύτη. Για να αποφευχθεί αυτή η παρενέργεια, συνιστάται να τοποθετούνται ειδικά βύσματα στους δακρυικούς πόρους κατά τη διάρκεια της θεραπείας. Είναι σημαντικό να σημειωθεί ότι για να ξεκινήσει η θεραπεία πρέπει πρώτα να έχει επουλωθεί το χειρουργικό τραύμα, γιατί αλλιώς υπάρχει κίνδυνος σοβαρών επιπλοκών, όπως η τήξη του κερατοειδούς ή του σκληρού χιτώνα του ματιού. Μία τρίτη χημειοθεραπευτική ουσία, η ιντερφερόνη, είναι εξίσου αποτελεσματική και λιγότερο τοξική από τις προηγούμενες, αλλά απαιτείται πολύμηνη θεραπεία και είναι ιδιαίτερα δαπανηρή.
ε) Ακτινοθεραπεία
Στη θεραπεία των νεοπλασιών του επιπεφυκότα χρησιμοποιούνται η εξωτερική ακτινοθεραπεία και η βραχυθεραπεία. Στην εξωτερική ακτινοθεραπεία, ένα μηχάνημα κατευθύνει τις ακτίνες υψηλής ενέργειας στο κέντρο του όγκου, ενώ στη βραχυθεραπεία η πηγή της ακτινοβολίας τοποθετείται στην επιφάνεια ή στο εσωτερικό του ανθρωπίνου σώματος. Στην περίπτωση του επιπεφυκότα, χρησιμοποιείται ραδιενεργή πλάκα που τοποθετείται κοντά στο σημείο του όγκου. Η εξωτερική ακτινοθεραπεία συνήθως χρησιμοποιείται για τη θεραπεία του λεμφώματος του επιπεφυκότα ή μεταστατικών νεοπλασιών που είναι πολύ εκτεταμένες ώστε να αφαιρεθούν χειρουργικά. Η βραχυθεραπεία μπορεί επίσης να χρησιμοποιηθεί για τη θεραπεία του λεμφώματος, αλλά έχει πολύ καλά αποτελέσματα ως συμπληρωματική θεραπεία μετά την αφαίρεση κακοήθους μελανώματος του επιπεφυκότα. Αυτές οι θεραπείες πρέπει να γίνονται από εξειδικευμένους στην ογκολογία οφθαλμιάτρους.
Ποιά είναι η πρόγνωση;
Η πρόγνωση σε αυτές τις περιπτώσεις εξαρτάται από το είδος της νεοπλασίας, την έκτασή της και από το αν επιτυγχάνεται χειρουργική εκτομή με όρια απαλλαγμένα από παθολογικά κύτταρα. Όσον αφορά στο είδος, μεταξύ των νεοπλασιών του πλακώδους επιθηλίου, την καλύτερη πρόγνωση έχει η ενδοεπιθηλιακή νεοπλασία (carcinoma in situ), αφού στην περίπτωση αυτή δεν έχει διαπεραστεί η βασική μεμβράνη του επιθηλίου του επιπεφυκότα. Η πρόγνωση είναι χειρότερη αν έχει διηθηθεί η υποεπιθηλιακή στιβάδα, οπότε τα καρκινικά κύτταρα έχουν αποκτήσει πρόσβαση στα αγγεία του επιπεφυκότα. Την χειρότερη πρόγνωση την έχει το κακόηθες μελάνωμα, μία πολύ επιθετική νεοπλασία. Ακόμη και στην περίπτωση αυτή, όμως, είναι σπάνιο να βρεθούν μεταστάσεις σε άλλα σημεία του σώματος, εκτός αν η βλάβη έχει περάσει ενδοβολβικά ή βρίσκεται στον ρινικό άκρο του επιπεφυκότα (κοντά στη μύτη).
Η σημασία της σωστής χειρουργικής τεχνικής στην αφαίρεση αυτών των βλαβών φαίνεται από το γεγονός ότι η πιθανότητα υποτροπής, στην περίπτωση του μελανώματος, είναι 3 φορές μεγαλύτερη και η πιθανότητα ύπαρξης μεταστάσεων 6 φορές μεγαλύτερη, όταν τα όρια δεν είναι καθαρά. Ωστόσο, ακόμη και με καθαρά χειρουργικά όρια, η πιθανότητα υποτροπής μπορεί να φτάσει μέχρι και το 30% στα 10 χρόνια. Επομένως, είναι σημαντικό όταν υπάρχει υποψία νεοπλασίας στον επιπεφυκότα, η οφθαλμολογική εξέταση και στη συνέχεια η χειρουργική αφαίρεση να γίνονται από οφθαλμίατρο εξειδικευμένο σε αυτές τις παθήσεις.